最新動態
NEWS



數字醫療重塑慢病管理模式,糖尿病防治有了“新解法”
糖尿病這一席卷全球的慢性疾病,如今在中國已有驚人的1.4億患者基數(來自國際糖尿病聯盟IDF數據),且仍在持續高位增長。在龐大的患病群體中,血糖控制不佳卻是普遍性問題。如果血糖控制不好,容易誘發各種并發癥,如心血管疾病、神經病變、腎病等,導致患者健康生活質量下降,住院率上升。
近年來,數字醫療技術的飛速發展,為糖尿病血糖管理帶來全新解決方案——通過數字化技術與全病程管理結合,實現數據驅動的診療策略、個性化護理及自我管理賦能,從而改善血糖水平、降低并發癥風險并提升患者生活質量。
可以說,數字醫療正在重塑傳統慢病管理模式,推動糖尿病防治邁向個體化、智能化、協同化,進一步提升血糖管理水平。
數字化驅動全院協作,構建智能血糖管理新生態
數據顯示,我國住院患者中糖尿病患病率高達38%,其中80%以上來自非內分泌科室,近1/3患者血糖控制不佳。在這背后,凸顯了非內分泌專科醫護人員對血糖管理相關專業知識及技能掌握不足、專科會診響應不及時、管理隨訪過程不連續等問題。
近日,中山大學附屬第三醫院教授蔡夢茵在“2025糖尿病數字管理大會”上指出,以內分泌科為依托的虛擬病區和智慧化血糖管理必將成為院內血糖管理的新形態。
據了解,目前越來越多的醫院開始建立全院協作機制,引入全方位智能血糖管理系統。這一系統通過全院血糖管理一體化的頂層設計,打通科室間的數據孤島壁壘,建立以內分泌科為主導的多學科協作模式;通過血糖數據中心大屏展示,對每日各科室病患血糖情況一目了然,可實時監測管理高低血糖患者,對于危急值進行預警,及時會診,為患者制定個體化方案、血糖控制目標及隨訪計劃;使每位患者的血糖水平得到有效控制,以減少因糖代紊亂所致的相關疾病死亡率、感染等,縮短術前等待時間、住院時間。
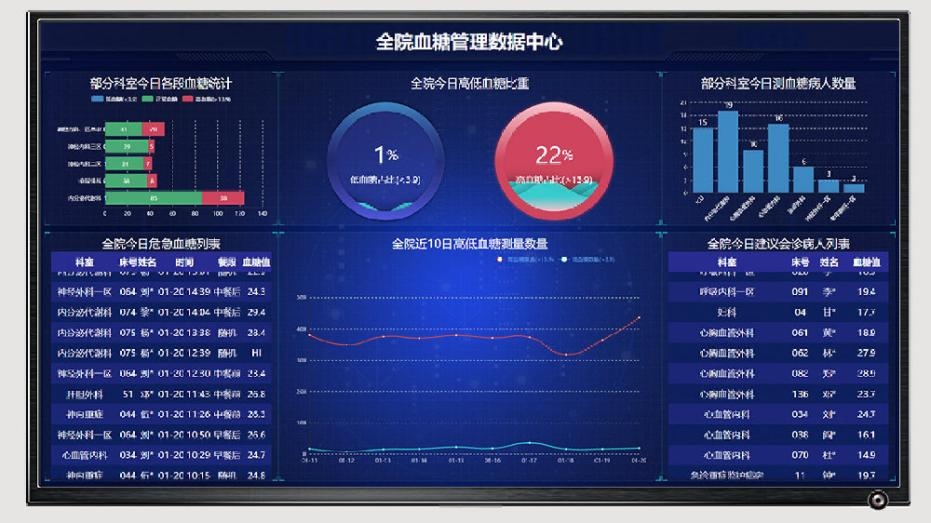
借助統一部署的智能血糖管理系統,患者的血糖數據、用藥記錄、檢查結果不再是某個科室的事情,而是多科室協作的結果。“以前需要反復調閱不同科室記錄,現在一個系統盡覽無遺,多學科會診效率顯著提升。”某醫院內分泌科醫生表示。
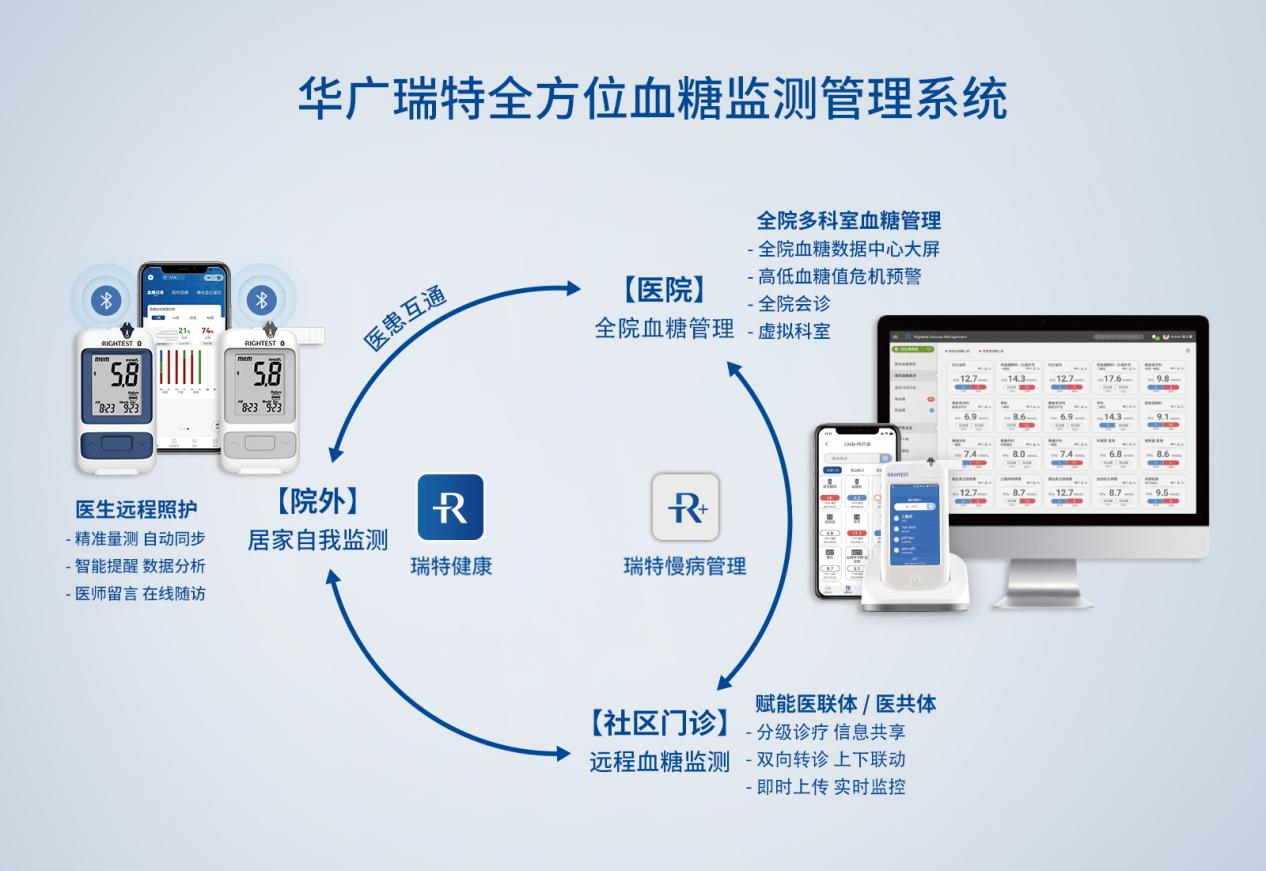
而“虛擬病房”同樣也是基于院內血糖信息化管理系統,實現內分泌科和非內分泌科血糖管理的無縫銜接。
具體來說,就是利用信息化技術,結合院內住院患者信息管理系統及血糖監測數據管理系統,內分泌專科醫師和護士可通過管理系統及時、動態了解患者血糖波動情況,使院內任一科室血糖異常患者都能及時有效接受糖尿病教育、監測及治療方案。
結合各個科室的高血糖患者的情況及科室實際需求,在系統設置血糖危機值預警范圍后,全院超出血糖范圍的患者將會自動納入血糖“虛擬病房”,內分泌科醫師一方面可以在系統中查詢患者的基本信息、病史、醫囑、實時血糖數據以及各項檢驗檢查指標;另一方面也可以及時優化調整降糖方案,內分泌科巡泵專職護士立即到相應專科進行胰島素泵數據設置、調整。
《醫院內虛擬病區智慧化血糖綜合管理專家共識(2025版)》指出,虛擬病區適用于所有院內高血糖患者,尤其建議將低血糖風險高、血糖波動較大、圍術期、妊娠期院內高血糖患者納入管理,實現全程智慧化的院內血糖監控。
信息化解決方案下沉基層,為分級診療注入科技動力
目前,我國糖尿病防控面臨患病率高,而知曉率、治療率、控制率均較低的嚴峻形勢。對此,中南大學湘雅二醫院教授周智廣指出,糖尿病已成為我國慢病防控的重點病種,需要做到“關口向預防前移,重心向基層下沉”。
這一觀點指向糖尿病管理的關鍵路徑:依托分級診療制度,讓防控力量扎根在基層。當前,國家衛健委持續推進緊密型縣域醫共體建設,明確要求推動常見慢性病防治服務下沉。在這一戰略框架下,基層醫療機構被賦予核心角色:承擔起轄區內糖尿病患者首診、穩定期隨訪、健康教育與生活方式干預等重任;上級醫院則聚焦疑難重癥診療、制定個性化方案,并通過技術幫扶與遠程協作,持續賦能基層。雙向轉診機制的完善,以確保患者獲得連續、順暢的健康管理服務。
然而,基層醫療能力的提升亟需突破技術瓶頸。近年來,以華廣瑞特血糖管理系統為代表的信息化解決方案,正逐步在基層醫院落地應用,為分級診療注入科技動力。該系統以信息化建設為落腳點,建立“三級醫院糖尿病診療中心+二級區級醫院+基層醫療衛生服務機構+家庭醫生”糖尿病一體化管理模式(“四位一體”模式),打通了“市-區-社區”三級服務流程,實現“以人為核心”的整合型全程血糖健康管理,有效提升了區域慢性病服務管理水平。
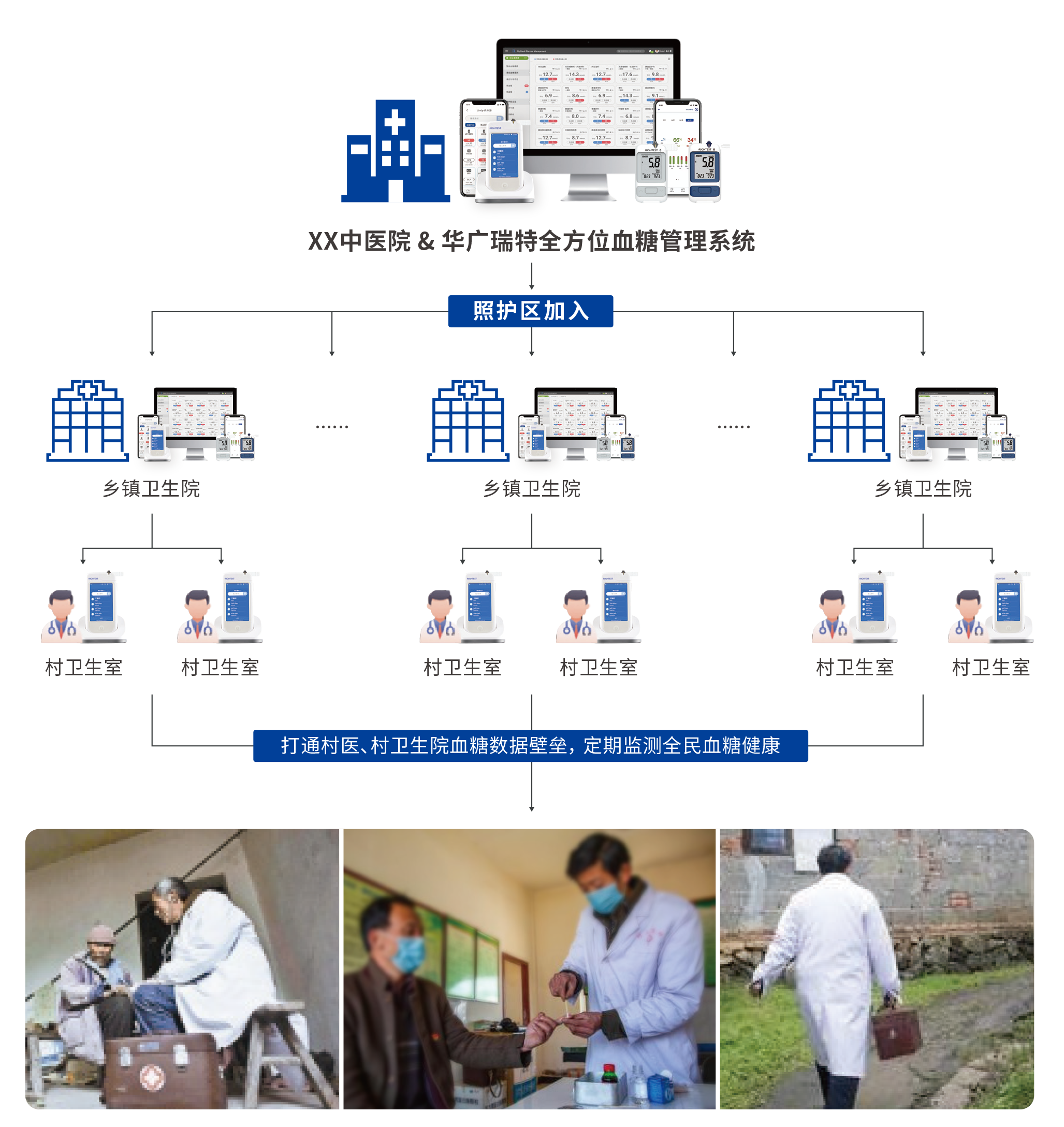
在某地級醫院試點中,上線該系統后,基層糖尿病規范管理效率提升了近40%,患者復診依從性與血糖達標率均呈現積極改觀。
糖尿病防控的“關口前移”與“重心下沉”,不僅是對疾病流行趨勢的主動回應,更是“健康中國”戰略在慢性病領域的重要實踐。隨著分級診療制度的深化落實,以智能血糖管理系統等科技手段在基層的廣泛賦能,一條以基層為重心、預防為導向、患者獲益的糖尿病防控之路正加速鋪就。



































 粵公網安備 44030902002380號
粵公網安備 44030902002380號